Protocolos para el manejo de heridas y ulceras por presión (página 2)
Fase inflamatoria: se caracteriza por e proceso
inflamatorio con dolor, rubor, calor, edema,
se extiende por un periodo de 3 a 6 días en este periodo
el cuerpo utiliza los mecanismos de la formación de
trombos por medio de la formación plaquetaría, la
activación de la cascada de coagulación, el
desbridamiento de la herida y la defensa contra infecciones. Esta
fase prepara el lugar afectado para el crecimiento del nuevo
tejido.
Fase proliferaría: se denomina así debido
a que la actividad predominante de esta fase es la mitosis
celular y se extiende aproximadamente tres semanas. La
característica básica de esta fase es el desarrollo del
tejido de granulación, y la reconstrucción de la
matriz extra
celular, con ayuda de colágeno y otros componentes
proteicos.
Fase reparadora: esta fase inicia luego de la tercera
semana dependiendo de la herida se extiende hasta 2 años.
Los eventos que
ocurren en esta, es la disminución progresiva de la
vascularización, aumento de la fuerza tensil
y el reordenamiento de las fibras de colágeno (fase
epitelizante).
FACTORES QUE RETARDAN LA CICATRIZACIÓN
Factores de acción
local:
- Infección.
- Cuerpos extraños.
- Hematomas.
- Movilización.
- Tensión de la herida por la sutura.
- Edema.
- Ambiente seco
- Acumulo de líquidos
- Fricción mecánica
- Antisépticos
- radiación
- Vascularización
- Curaciones Repetidas: La repetición de las
curaciones a pequeños intervalos puede perjudicar la
cicatrización por la remoción de los elementos
celulares por la propia gasa u oposito.
Factores de Acción General:
- Medicamentos. (corticosteroides) citotóxicos
- Ansiedad stress
insomnio - Edad
- Enfermedades
- Hipo proteinemia.
- Bajos niveles de vitamina C.
- Alergias.
- Infecciones.
- Diabetes.
MARCO
CONCEPTUAL.
Absorbentes de olores (desodorantes): Son un tipo de
apósitos indicados para UPP con exudado abundante y
purulento debido a infección bacteriana. Por que contienen
carbón activado (que nunca debe entrar en contacto con la
herida), y solo o asociado a otras sustancias como la plata que
inhibe el crecimiento
bacteriano actúa compitiendo con las células
bacterianas por el agua
presente en la herida.
Amputación: Es la extirpación completa de
una parte o la totalidad de una extremidad.
Angiogenesis: es el proceso fisiológico que
consiste en la formación de nuevos vasos sanguíneos
a partir de los vasos preexistentes.
Aplastamiento: Cuando las partes del cuerpo son
atrapadas por objetos pesados. Pueden incluir fracturas
óseas, lesiones a órganos externos y a veces
hemorragias externa e interna abundantes.
Apósito: cobertor externo de una lesión o
herida ya sea gasa o Hidrocoloides, espumas estériles
entre otros.
Alginatos: Son sales mixtas
sódico-cálcicas del ácido algínico,
polímero que se extrae de ciertas algas, su uso esta
indicado en UPP en estadío III ó IV muy exudativas,
ya que poseen una elevada capacidad de absorción formando
un gel hidrofílico que cubre la herida proporcionando un
ambiente
húmedo y templado que facilita la recuperación.
Cadexómero iodado: Es un hidrogel biodegradable
de almidón modificado, indicado en úlceras
exudativas e infectadas por sus propiedades antisépticas y
anti fúngicas, debido al iodo al 0,9% que contiene, es muy
buen debridante, de gran capacidad absorbente e influye en la
curación modificando los mecanismos celulares.
Cierre por primera intención: es el proceso
mediante el cual la herida cicatriza por afrontamiento de los
bordes, con escaso tejido de granulación.
Cierre por segunda intención: se lleva acabo en
heridas donde existen pérdidas de tejido, los bordes
están separados y el espacio va llenándose por
tejido de granulación.
Cierre por tercera intención o primera
intención retarda: es aquella que se realiza cuando se
afrontan bordes quirúrgicamente, después de un
periodo de observación para garantizar la ausencia de
infección.
Dehiscencia: separación total o parcial de las
capas de la pared sobre la cual se localiza la herida.
Desbridamiento: Su objetivo es la
eliminación de tejido necrótico para impedir la
proliferación bacteriana y favorecer la
recuperación de la integridad tisular. Existen varios
métodos de
desbridamiento:
- Desbridamiento quirúrgico:Constituye el
método
más rápido para eliminar escaras secas adheridas
a planos profundos o de tejido necrótico húmedo.
Se trata de un procedimiento
doloroso, se recomienda que sea realizado en varias sesiones
con gel de lidocaína al 2%, está contraindicado
en pacientes con trastornos de la coagulación. - Desbridamiento mecánico:Eficaz para tratar
lesiones grandes y profundas, se realiza con una gasa que
actúa como material debridante primario. La
aplicación de la gasa seca absorbe el exudado
arrastrando los restos necróticos al retirarla, de igual
manera también se puede realizar con dedo enguantado
haciendo fricción sobre la herida en especial en donde
hay tejido necrótico. - Como coadyuvantes del desbridamiento mecánico,
pueden utilizarse la hidroterapia, la irrigación a
presión
de la herida o el empleo de
ciertas sustancias (dextranómeros, sacarosa granulada,
cadexómero iodado, alginatos) que favorecen la
absorción cuando el exudado es abundante. - Desbridamiento enzimático o
químico:Mediante la aplicación tópica
de enzimas
(proteolíticos, fibrinolíticos) que inducen la
hidrólisis del tejido necrótico superficial y
ablandan la escara. No suelen ser muy eficaces para eliminar
escaras muy endurecidas o grandes cantidades de material
necrosado de capas profundas; además, su poder de
absorción es más lento que el los Hidrocoloides,
por lo que suelen requerir varias aplicaciones para obtener un
desbridamiento eficaz. Por ello, se aconseja su
utilización tan sólo en úlceras
superficiales, que no presenten signos de
infección; o como preparación al desbridamiento
quirúrgico. Pueden causar irritación de la
piel
perilesional y no deben utilizarse durante la fase de
granulación uno de los más utilizados es la
colagenasa o clostridiopeptidasa A, que promueve y
protege la formación de colágeno nuevo.
Actúa en condiciones fisiológicas de temperatura
y pH
neutro. - Desbridamiento autolítico. Consiste en la
aplicación de un apósito oclusivo que, al crear
un ambiente húmedo y anóxico, favorece que las
enzimas, macrófagos y neutrófilos presentes en
los fluidos de la herida actúen eliminando el material
necrótico. Es la forma de desbridamiento menos
traumática, más indolora y selectiva, ya que no
afecta a los tejidos sanos;
si bien, su acción es más lenta, requiriendo
cambiar el apósito cada 5-7 días, cualquier
apósito que pueda producir condiciones de cura
húmeda puede inducir desbridamiento
autolítico.
Eritema: inflamación superficial de la piel
caracterizada por manchas rojas
Factor protector: condiciones tanto intrínsecas
como extrínsecas o situacionales del entorno que favorecen
el proceso de cicatrización.
Factor de riesgo: toda característica que
potencialmente puede alterar el proceso de
cicatrización.
Evisceración: protución de una visera a
través de una incisión abdominal.
Factor protector: condiciones tanto intrínsecas,
como situacionales o del entorno que favorecen el proceso de
cicatrización.
Factor de riesgo: toda característica que
potencialmente puede alterar el proceso de
cicatrización.
Fricción: Es una fuerza tangencial que
actúa paralelamente a la piel, produciendo roces, por
movimientos o arrastres.
Hematoma: es la colección de sangre
extravasada por hemorragia en una cavidad natural o en un
tejido.
Hemostasia: fenómeno fisiológico por el
cual se lleva a cabo la detención de la hemorragia como
resultado de la acción coordinada de los factores
plasmáticos de la coagulación y el correcto
funcionamiento de las plaquetas. Entre otros casos, es necesaria
la aplicación de acciones
mecánicas locales.
Poliuretanos (laminares, espumas): Los poliuretanos en
forma de lámina, película o film (Op-Site®) son
láminas adhesivas semipermeables que permiten el paso de
gases y vapor
de agua,
previniendo la penetración de humedad y la
infección bacteriana. Existen numerosos productos
comercializados que difieren en cuanto a su permeabilidad a
Los gases, capacidad de adherencia, forma y tamaño. Se
utilizan en UP relativamente superficiales, con exudado
mínimo o nulo y también para prevenirlas, o como
apósitos secundarios. Han de cambiarse como máximo
cada 7 días, cuidando no dañar el nuevo epitelio de
la UP y la epidermis circundante Se recomiendan para UP no
infectadas en fase II ó III exudativas y que cursan con
dolor, pero nunca en UP secas y con escara necrótica ni en
las erosivas del músculo, alivian el dolor y tienen
propiedades térmicas aislantes, pueden utilizarse junto a
otros productos: debridante enzimáticos, hidrogeles,
antibacterianos, etc.
Posoperatorio inmediato: se refiere al periodo de las
12 horas transcurridas desde el momento en que el paciente
abandona las salas de cirugía.
Raspaduras, excoriaciones o abrasiones: Producida por
fricción o rozamiento de la piel con superficies duras.
Hay pérdida de la capa más superficial de la piel
(epidermis), dolor, tipo ardor, que cede pronto, hemorragia
escasa. Se infecta con frecuencia.
Serosa: acumulo de líquido serosanguinolento y
de los productos exudativos a nivel tisular
Tisular. Se refiere a la constitución histológica de las
diferentes estructuras
corporales.
Ulcera. Lesión de la piel, las mucosas o las
capas que cubren las superficies internas del cuerpo,
acompañada generalmente de producción de pus y de escasa o nula
tendencia a la cicatrización espontánea.
Virulencia: presencia de gérmenes en cantidades
y capacidades suficientes para penetrar el tejido y multiplicarse
allí
Vendaje compresivo: es aquel que se aplica con el
objetivo de producir presión sobre los vasos
sanguíneos comprometidos a fin de disminuir el
sangrado.
Vendaje oclusivo: forma de cubrimiento de la herida con
el fin de protegerla, mantener la humedad y temperatura
fisiológica de los tejidos y aislarla del medio
ambiente. Puede hacerse con gasa, apósitos y cinta
adhesiva convencionales o con los productos específicos
que actualmente se consiguen en el comercio para
tal fin.
Tisular. Se refiere a la constitución
histológica de las diferentes estructuras corporales.
PROTOCOLO PARA EL MANEJO DE
HERIDAS
JUSTIFICACIÓN
En la cultura del
cuidado, la herida, traspasa el simple concepto de
perdida de los tejidos blandos, ya que el portador de una herida
trae consigo la causa de la lesión (quemadura,
cirugía, accidente, etcétera) convirtiendo el
tratamiento de la herida en la necesidad de brindar Cuidado
integral al paciente, lo que nos conlleva a la
participación de la familia
como red de apoyo del
sujeto a quien cuidamos y tratamos.
DEFINICIÓN DEL
EVENTO
Heridas: Son lesiones que producen pérdida de la
integridad de los tejidos blandos. Son producidas por agentes
externos, como los procedimientos
quirúrgicos, o agentes internos; pueden ser abiertas o
cerradas, leves o complicadas.
CLASIFICACIÓN DE LAS HERIDAS
Según El Estado De
La Herida
Heridas abiertas: En este tipo de heridas se observa la
separación de los tejidos blandos. Son las más
susceptibles a la
contaminación.
Heridas cerradas: Son aquellas en las que no se observa
la separación de los tejidos, generalmente son producidas
por golpes; la hemorragia se acumula debajo de la piel
(hematoma), en cavidades o en viseras. Deben tratarse
rápidamente porque pueden comprometer la función de
un órgano o la circulación sanguínea.
Según Proceso De Cicatrización:
Agudas – crónicas
Según Profundidad De La Herida:
Epidérmicas, Dérmicas, tejidos profundos
Según El Agente Causal:
Heridas Incisas: Se denomina a las soluciones de
continuidad nítidas, de bordes regulares y bien
delimitados. En la herida incisa encontramos dos dimensiones:
Extensión y profundidad. La longitud del corte en estas
heridas en su superficie supera la profundidad de su
penetración. Sus bordes son limpios, con mínima des
vitalización de los tejidos y están bien
irrigados.
Heridas contusas: Producidas por piedras, palos, golpes
de puño o con objetos duros. Hay dolor y hematoma, estas
heridas se presentan por la resistencia que
ofrece el hueso ante el golpe, ocasionando la lesión de
los tejidos blandos.
Punzantes o penetrantes: Se producen como consecuencia
del impacto violento de un objeto punzante y suelen ser de
pequeño tamaño. Si se trata de una herida de gran
profundidad, es necesario acudir a un médico para
establecer posibles lesiones internas (articulaciones,
nervios, etc.).
Quemaduras: es un tipo de lesión a la piel
causada por diversos factores: las quemaduras térmicas se
producen por el contacto con llamas, líquidos calientes,
superficies calientes y otras fuentes de
altas temperaturas; aunque el contacto con elementos a
temperaturas extremadamente bajas, también las produce.
También existen las quemaduras químicas y
quemaduras eléctricas.
- Quemaduras de primer grado: afectan sólo la capa
exterior de la piel y causan dolor, enrojecimiento e
inflamación. - Quemaduras de segundo grado (espesor parcial): afectan
tanto la capa externa como la capa subyacente de la piel,
produciendo dolor, enrojecimiento, inflamación y
ampollas. - Quemaduras de tercer grado (espesor completo): se extienden
hasta tejidos más profundos, produciendo una piel de
coloración blanquecina, oscura o carbonizada que puede
estar entumecida.
Heridas avulsivas: Son aquellas donde se separa y se
rasga el tejido del cuerpo de la víctima. Una herida
cortante o lacerada puede convertirse en avulsiva. El sangrado es
abundante, ejemplo: mordedura de perro.
Raspaduras, excoriaciones o abrasiones: Producida por
fricción o rozamiento de la piel con superficies duras.
Hay pérdida de la capa más superficial de la piel
(epidermis), dolor, tipo ardor, que cede pronto, hemorragia
escasa. Se infecta con frecuencia.
Según Los Planos Afectados:
Superficial y Profunda
Según El Grado De Complicación:
Heridas simples: Son heridas que afectan la piel, sin
ocasionar daño en
órganos importantes. Ejemplo: Arañazo o cortaduras
superficiales.
Heridas complicadas: Son heridas extensas y profundas
con hemorragia abundante; generalmente hay lesiones en músculos, tendones, nervios, vasos
sanguíneos, órganos internos y puede o no
presentarse perforación visceral.
Según El Riesgo De
Contaminación:
Herida limpia: Herida quirúrgica no infectada en
la que no se encuentra inflamación y en la que no se
penetra el tracto respiratorio, digestivo, genital o urinario. En
adición, las heridas limpias se cierran primariamente y,
si es necesario, se drenan con sistemas de
drenaje cerrados. Las heridas incisionales que ocurren en el
trauma no penetrante se deben incluir en esta categoría si
cumplen con estos criterios.
Herida limpia – contaminada: Herida quirúrgica
en la cual se penetra el tracto respiratorio, digestivo, genital
o urinario bajo condiciones controladas y sin
contaminación inusual. Específicamente, operaciones que
comprometen el tracto biliar, el apéndice, la vagina y la
oro faringe,
se incluyen en esta categoría, teniendo en cuenta que no
haya evidencia de infección o mayor rotura de la
técnica quirúrgica.
Herida contaminada: Heridas abiertas, frescas y
accidentales. En adición, cirugías con falla mayor
de la técnica quirúrgica estéril (ej. masaje
cardíaco abierto) o derrame abundante de líquido
intestinal. Aquellas heridas en las cuales se encuentran signos
de inflamación aguda no purulenta, se deben incluir en
esta categoría.
Herida sucia: Heridas traumáticas viejas con
retención de tejido desvitalizado o aquéllas que
tienen infección clínica o víscera
perforada. Esta definición sugiere que los organismos
causantes de la infección postoperatoria estaban presentes
en el campo operatorio antes de la cirugía.
Matriz Clasificación De Las Heridas
Según el estado | Herida abierta | Heridas cerradas | |
Según el proceso de | Agudas | Crónicas | |
Según profundidad de la herida | Dérmica | Tejidos profundos | |
Epidérmica | |||
Según el Agente causal | Heridas incisas | Heridas contusas | |
Heridas avulsivas | Raspaduras, excoriaciones o abrasiones | ||
Punzantes o penetrantes | Quemaduras | I | |
II | |||
III | |||
IV | |||
Según los planos | Heridas simples | Heridas complicadas | |
Según el riesgo de | Herida limpia | Herida contaminada | |
Herida limpia – contaminada | Herida sucia | ||
DEFINICIÓN DE OBJETIVOS,
METAS Y ESTRATEGIAS
Objetivos:
Proporcionar lineamentos de enfermería
que contribuyan a la pronta y satisfactoria recuperación
de la integridad cutánea del paciente, disminuyendo
factores de riesgo que afecten o retrasen la evolución del proceso de
cicatrización.".
Conseguir la máxima implicación de
paciente y su familia en la
planificación y ejecución del
cuidado.
Meta
- Disminuir el tiempo de
estadía paciente/cama, y los reingresos por las heridas
en la Fundación Hospital De La Misericordia.
Estrategia
- Valorar, intervenir y vigilar la evolución de
las heridas según las acciones que se presentan en este
protocolo.
RESPONSABILIDADES.
Es responsabilidad del Medico
- Valorar la herida
- Remitir a l personal del
grupo de
herida, ostomias e incontinencias
Es responsabilidad del profesional de
enfermería:
- Valoración de la herida
- Valoración del entorno de
cuidados. - Prevención de las infecciones
- Tratamiento la herida.
- Educación a la familia y al
paciente
PROCESO
DEFINICIÓN DE MECANISMOS
OPERATIVOS
El proceso interdisciplinario:
Como es conocido el tratamiento de las heridas no solo
depende del manejo que el profesional de enfermería
realiza, sino que debe tener un acompañamiento por parte
del resto del equipo de salud.
El equipo de salud para el manejo de heridas se compone
por:
- Profesional de enfermería que encabeza el
programa
Cuidado Integral del Niño y del Adolescente con Heridas,
Estomas e Incontinencias en la "Fundación Hospital la
Misericordia". - Cuidador primario. (Generalmente mamá o
papá del paciente, o en su defecto acudiente
autorizado).
- Equipo medico debe constatar que el proceso de
cicatrización no conlleve ninguna infección
Nosocomial. - Profesional de enfermería encargado del
cuidado al paciente en el respectivo servicio. - Auxiliares de enfermería.
- Profesional en Psicología. (si
es necesario). - Trabajadora social. (si es necesario: niños
en condiciones de maltrato, huérfanos u
otros).
DEFINICIÓN DE ACCIONES
TÉCNICAS
Procedimiento De Enfermería
Los procedimientos del grupo de enfermeros que
perteneces al programa de "Cuidado Integral del Niño y del
Adolescente con Heridas, Estomas e Incontinencias en la
Fundación Hospital la Misericordia"
- Colocar al paciente en la posición
adecuada. - Realizar el procedimiento en condiciones de
asepsia. - Retirar apósito mediante una técnica no
agresiva. - Identificar las características de la herida,
tamaño (ancho, longitud, y profundidad), color,
temperatura, y sensibilidad al dolor. - Observar si hay signos y síntomas de
infección en la herida. - Hacer limpieza de la lesión con suero
salino. - Limpiar la piel alrededor de la herida con
jabón suave y SSN. - En caso de signos de infección intensificar
la limpieza a criterio del profesional de
enfermería. - Secado sin arrastre. (en etapa Granulante no
secar). - En caso de uso de apósito, este debe
sobrepasar en 2,5 – 4 cm. el borde de la
úlcera. - En caso de uso de apósito, este debe
sobrepasar en 2,5 – 4 cm. el borde de la herida. - Aplicar vendajes si está indicado.
- Dar indicaciones al paciente y la familia para el
manejo de la herida.
Flujogramas Del Manejo De Heridas
Acontinuacon se presentan los procesos de
acccines de tecnias realizados por el profesional de
enfermería. Se presentan los procesos de manejo de heridas
cerradas infectadas, Flujograma:
Manejo de heridas Abiertas Infectada y heridas cerradas
infectadas en este flujograma tambien tien las exepciones que
lleva a otros flujogramas
para una mejor comprensión.
Flujograma de Manejo de heridas Abiertas No
infectadas

Flujograma de Manejo de heridas cerrada No
infectadas

Flujograma: Manejo de heridas Cerradas
Infectadas

Flujograma: Manejo de heridas Abiertas
Infectada

CLASIFICACIÓN DE HERIDAS
Matriz de Clasificación de Heridas

La matriz de clasificacion ayuda al proceso de
calsificacion de las heridas identificando su agente causal dando
origen a direntes combinaciones.
Para facilitar su identificacion y posterior
clasificacion se sigana codigos: Ejemplo A-S-I-6 lo traduce en
una herida abierta-superficial-infectada-por quemadura
Diagrama de ingreso de paciente al programa, y
clasificación de la herida/s
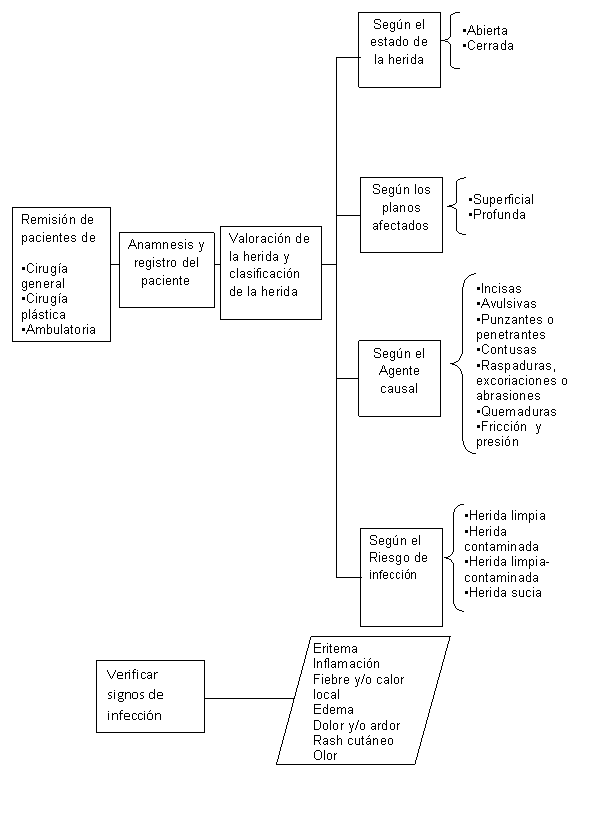
Diagrama del proceso de
debridación

HERIDAS PROFUNDAS
INFECTADAS | NO INFECTADAS |
Valorar | Valorar |
Identificar Región anatómica afectada
Grado de profundidad
Tejidos u órganos comprometidos
Grado de contaminación
Signos de infección | Identificar Región anatómica afectada
Grado de profundidad
Tejidos u órganos comprometidos
Grado de contaminación
Signos de infección |
Actividades
Nota: la gasa o lámina debe ser
| Actividades
|
Vigilar y valorar constantemente signos de | Vigilar y valorar constantemente signos de |
Si es necesario hacer desbridamiento, hacerlo | Si es necesario hacer desbridamiento, hacerlo |
1 En heridas infectadas es En caso de necesitar un cultivo tomarlo antes de 2 revisar anexo sobre técnica | 1revisar anexo sobre |
NOTA: es necesario realizar un trabajo
interdisciplinario con el medico tratante debido a las
complicaciones que se pueden presentar, a si mismo según
sea la complejidad de la herida ya que las heridas profundas
pueden afectar órganos o parte de la anatomía vitales para
la supervivencia del paciente y en circunstancias deben ser
manejadas por cirugía o el medico especialista.
TÉCNICA PARA INTRODUCIR UNA LÁMINA DE
DRENAJE O MECHA DE GASA
Para introducir una lamina de drenaje o mecha de gasa es
necesario:
Materiales:
- Equipo de pequeña cirugía
- Gasas estériles
- Guantes estériles
- Apósitos
- Lamina de drenaje o Mecha de gasa
- Vendajes
- Esparadrapo
- SSN 0.9% (temperatura corporal)
- Aplicadores
- Jeringa 5cc
Realizar técnicas
de asepsia y antisepsia
- Retirar apósitos presentes si los hay; en caso
de que la herida aun esté cerrada se debe abrir usando
el bisturí.
- Tener el bisturí con la mano dominante y con
la otra mano tomas con los dedos índice y pulgar el
lugar de la incisión, el bisturí debe estar
perpendicular al plano de la incisión. - La incisión se debe realizar en el lugar mas
ancho del absceso y debe ser un corte seco que permita hacer
el drenaje de forma adecuada. - Cuando hayan vasos sanguinos, terminaciones
nerviosas o cualquier otro tipo de órgano implicado
esta se debe hacer con mucha cautela para no causar
daño alguno.
- Drenaje Y Exploración:
- Seguido de lo anterior se debe drenar la herida
haciendo presión sobre los bordes. - La exploración (puede ser digital o con el
aplicador según tamaño de la herida); esta
consiste en introducir el dedo en la cavidad para destruir
adherencias fibrosas que puedan formar cavitaciones,
extraer el pus y explorar bien el absceso. - Así mismo la exploración nos
permite palpar la profundidad de la herida, su
conexión con órganos, vasos
sanguíneos, o incluso con el sistema
óseo (en caso de hallar órganos o tejidos
vitales o sistema
óseo, avisar a cirugía).
- Seguido de lo anterior se debe drenar la herida
- lavado: para realizar el lavado de la herida se puede
hacer con jeringa, debe ser con SSN 0.9% (temperatura
corporal), a presión y con ayuda del aplicador o dedo
enguantado. - Introducción de la lamina de drenaje o mecha
de gasa y fijación:
- Se debe tomar la lamina o mecha en una mano, y el
aplicador en la otra mano, coloca la punta de la mecha sobre
la cavidad, y con el dedo o aplicador, se va introduciendo, a
manera de doblez, (zig – zag), hasta cubrir la totalidad de
la herida, se deja la punta de la mecha sobresaliendo para
poder sacarla luego o en caso de dejar la lamina
drenando. - La mecha se debe insertar a profundidad
según la evolución de la herida ya que si
cicatriza satisfactoriamente la mecha cada vez tendrá
que ir introduciéndose menos. - Seguido de esto se debe cubrir con un
apósito seco o gasa, (en caso de que la herida este
secretando bastante se recomienda dejar un apósito
grande). - Por ultimo se fija con esparadrapo y se marca la
fecha y hora de realización, para determinar la
frecuencia del cambio.
- para determinar la frecuencia del cambio se realiza
de acuerdo a los siguientes factores:
- cantidad de secreción de la
herida - si esta o no infectada
- lugar anatómico donde se encuentra (lugares
estériles mayor frecuencia). - Causa de la herida.
- Otros que determine el enfermero.
EVALUACIÓN
Se considera la evaluación
tanto del Proceso como de los resultados y el impacto.
EVALUACIÓN DEL PROCESO
Los requisitos establecidos para la evaluación de
los cuidados ofrecidos serán:
- Se realiza la anamnesis y el registro del
paciente. - Se clasifica la herida y su
evolución. - Se utilizan guantes estériles (sea el caso)
para realizar el procedimiento. - Se dan indicaciones a la familia o
cuidadores - Se informa sobre la siguiente lisita (si
corresponde).se informa al medico y/o enfermero profesional
tratante - Se realizan los registros en
los formatos y notas de enfermería
EVALUACIÓN DE IMPACTO
Indicador:
Estadía paciente / cama: este indicador
evalúa cuanto tiempo debe permanecer un paciente
utilizando las camas del hospital.
EVALUACIÓN DEL FUNCIONAMIENTO DEL
SISTEMA
Indicador:
Ínter consultas generadas: estas interconsultas
evalúan la necesidad del servicio que presta el grupo en
el hospital
PROTOCOLO PARA EL MANEJO DE ULCERAS POR
PRESIÓN
JUSTIFICACIÓN
A menudo la estancia prolongada de un paciente en el
ámbito hospitalario hace que el este se encuentre expuesto
a riesgos de
diferente tipo, en especial los de tipo infeccioso, sin embargo,
entre los riesgos mas importantes también encontramos la
formación de las ulceras por presión ya que el
reposo prolongado en cama sin movilidad, como uno de los
principales factores hace que la circulación
periférica disminuya y la falta de oxigeno que es
llevado por la sangre, lleve a la piel aun estado de resequedad,
que por presión, fricción o cizallamiento, destruye
poco a poco cada una de las capas de la piel lo que constituye
una alteración en el estado de bienestar integral del
paciente como daño inmediato, pero según su
gravedad se convierte también en un grave problema de
salud no solo por el malestar que produce si no por convertirse
en foco de múltiples infecciones, además de hacer
la estancia intrahospitalaria de los pacientes mas prolongada lo
que ocasiona incomodidad tanto para el paciente como para la
familia disminuyendo su calidad de
vida.
Ahora bien los gastos de
mantenimiento
en el hospital( recursos,
materiales,
tiempo dedicado, entre otros), bien sea pago por parte del
paciente o de la institución de salud se convierten en una
problemática cada vez mas grande ya que influye no solo
sobre el padecimiento del paciente si no también de su
familia, acarreando gastos innecesarios que determinan
también una posición gerencial por parte de la
institución, y legales por su condición de ser
evitable, lo que nos conduce a construir nuevas estrategias y
conductas para evitar que esto suceda, ya que esta comprobado por
medio de varios estudios que la formación de las ulceras
por presión, se pueden evitar y son responsabilidad de la
familia principalmente del cuidador primario y del personal de
enfermería sin embargo, este ultimo tiene mayor
responsabilidad ya que es deber y competencia de
este, cuidar del paciente, realizando cambios de posición
y enseñar al cuidador primario de la importancia de esta
actividad para el paciente y de involucrar a la familia en el
cuidado directo, en especial cuando ese cuidador primario es la
mama o el papa como es el caso de los pacientes atendidos en la
"Fundación Hospital De La Misericordia".
DEFINICIÓN DEL EVENTO:
ULCERA POR PRESIÓN:
Se define la úlcera por presión como toda
lesión de la piel producida cuando se ejerce una
presión prolongada, fricción o cizallamiento entre
dos planos o prominencia ósea, provocando un bloqueo del
riego sanguíneo a este nivel;
Como consecuencia de lo cual, se produce una
degeneración rápida de los tejidos.
FISIOPATOLOGÍA:
La principal causa de su formación es la
presión ejercida y mantenida entre dos planos duros y la
tolerancia de
los tejidos a ésta. Por un lado tenemos el plano duro
esquelético y prominencias óseas
fisiológicas o deformantes del paciente y el otro plano
duro generalmente externo a él, representado por la cama,
silla, calzado u otros objetos. En 1958 Kosiak ya
destacó la importancia de la presión y el tiempo de
exposición de ésta.
Determinó que las presiones provocan necrosis
tisular en poco tiempo y las bajas presiones necesitan de un
tiempo de exposición mucho mayor. Comprobó que una
presión externa de sólo 70 mm Hg mantenida durante
dos horas, podía provocar lesiones isquémicas en
todos los tejidos, ya que la presión capilar normal oscila
entre 16 y 33mm Hg lo que significa que presiones por encima
de16mm Hg producen un colapso de la red, capilar, la isquemia
local aumenta la permeabilidad capilar con la consiguiente vaso
dilatación, extravasación de líquidos e
infiltración celular, produciéndose un proceso
inflamatorio que origina una hiperemia reactiva, manifestada por
un eritema cutáneo, éste es reversible si al
retirar la presión desaparece en 30 minutos,
restableciéndose la perfusión de los
tejidos.
Si no desaparece la presión se produce isquemia
local, trombosis venosa y alteraciones degenerativas que
desembocan en necrosis y ulceración, la presión no
es el único factor implicado, sino que actúa junto
con otras fuerzas mecánicas externas como son la
fricción o rozamiento y el cizallamiento. En el paciente
encamado o en sedestación el roce con las sabanas o
superficies rugosas produce fuerzas de fricción,
especialmente durante las movilizaciones; lo mismo ocurre con el
pie dentro del calzado durante la deambulación o carrera,
especialmente en pies con alteraciones biomecánicas o
estructurales.
En el desarrollo de una UPP, además de la
presión, fricción, cizallamiento, y tiempo de
exposición a estas, existen otros factores; unos locales y
extrínsecos relacionados con la tolerancia de los tejidos
a la humedad, (incontinencia urinaria y/o fecal, hiperhidrosis
por tejidos o calzados oclusivos), temperatura; así como
otros más generales e intrínsecos, que tiene que
ver con la nutrición, edad (disminución masa
muscular, de formación de colágeno, de
perfusión de
Sangre en los tejidos, etc.), patologías
asociadas, que actúan modificando la resistencia tisular,
y por tanto contribuyen a la formación de las UPP. Por
tanto, podemos decir que la UPP es un problema multicausal y
multifactorial.
CLASIFICACIÓN:
GRADO | CARACTERÍSTICAS |
I |
|
II |
|
III |
|
IV |
|
VALORACIÓN
Para la valoración del paciente debe tenerse en
cuenta que se lo concibe a este, de acuerdo con los siguientes
derechos y
principios:
Derechos:
- Los niños y las niñas son seres
inocentes, creativos, vulnerables y dependientes. - Todos los niños tienen derecho al buen
trato - Los niños tienen derecho a disfrutar de
alimentación, vivienda, recreo y
servicios médicos adecuados. - A recibir atención y cuidados especiales cuando el
niño sufre algún impedimento físico mental
o social.
Principios:
- Integralidad: El paciente es un ser
integral. - Beneficencia: el enfermero debe procurar hacer el
bien para el paciente. - Igualdad: todos los niños son
iguales.
Valoración
Según Red De Apoyo:
- Identificar al cuidador principal y dejar registrado
su capacidad en el manejo del problema, (padres, enfermera del
servicio). - Valorar si la persona o
cuidador demuestra la capacidad para manejar el problema o
ejecutar la tarea, (interés,
estancia, conocimiento). - Identificar las redes de apoyo social
disponibles.
La siguiente escala se
utilizara para medir el riesgo que puede tener un paciente al
desarrollar una ulcera de presión, lo cual la convierte en
una herramienta guía para decidir las intervenciones a
tomar, además también cumple con fines
evaluativos.
RIESGO DE ULCERAS POR | |
MENOR A 13 | ALTO RIESGO |
13 – 14 | RIESGO MODERADO |
MAYOR DE 14 | BAJO RIESGO |
PUNTOS | PERCEPCIÓN | EXPOSICIÓN A LA | ACTIVIDAD | MOVILIDAD | NUTRICIÓN | FRICCIÓN Y ROCE |
1 | Completamente limitada | Constantemente | Encamado | Completamente | Completamente inadecuada | Presente |
2 | Muy limitada | Con frecuencia | En silla | Muy limitada | Probablemente inadecuada | Potencialmente presente |
3 | Levemente limitada | Ocasionalmente | Deambula ocasionalmente | Levemente limitada | Adecuada | Ausente |
4 | Sin limitaciones | Raramente húmeda | Deambula frecuentemente | Sin limitaciones | Excelente |
Cuando se produzca un cambio de situación del
paciente, se procederá a la reevaluación, los
cambios de situación para riesgo de UPP, son los
siguientes:
- Isquemia de cualquier origen.
- Intervención quirúrgica prolongada
(mayor a 10 horas). - Perdida de sensibilidad o movilidad de cualquier
origen - Hipotensión prolongada.
- Pruebas diagnosticas o terapéuticas que
supongan reposo en cama por mas de 24 horas.
Nota: para caso específico de este protocolo
también se tendrá en cuenta la estancia de
pacientes en UCI.
INTERPRETACIÓN
Percepción sensorial
Capacidad para reaccionar ante una molestia relacionada
con la presión.
Completamente limitada: Al tener
disminuido el nivel de conciencia o
estar sedado, el paciente no reacciona ante estímulos
dolorosos (quejándose, estremeciéndose o
agarrándose) o capacidad limitada de sentir dolor en la
mayor parte del cuerpo.
Muy limitada: Reacciona sólo ante
estímulos dolorosos. No puede comunicar su malestar
excepto quejidos o agitación o presenta un déficit
sensorial que limita la capacidad de percibir dolor o molestias
en más de la mitad del cuerpo.
Levemente limitada: Reacciona ante
órdenes verbales, pero no siempre puede comunicar sus
molestias o la necesidad de que le cambien de posición o
presenta alguna dificultad sensorial que limita la capacidad
sentir dolor o malestar en al menos una de las
extremidades.
Sin limitaciones: Responde a
órdenes verbales, no presenta déficit sensorial que
pueda limitar su capacidad de expresar o sentir dolor o
malestar.
Exposición a la humedad: Nivel de
exposición de la piel a la humedad.
Constantemente húmeda: La piel se
encuentra constantemente expuesta a la humedad por
sudoración, orina, etc. Se detecta humedad cada vez que se
mueve o gira al paciente.
Con frecuencia húmeda: La piel
está a menudo, pero no siempre, húmeda. La ropa de
cama se ha de cambiar al menos una vez en cada turno.
Ocasionalmente húmeda: La piel
está ocasionalmente húmeda: requiriendo un cambio
suplementario de ropa de cama aproximadamente una vez al
día.
Raramente húmeda: La piel
está generalmente seca. La ropa de cama se cambia de
acuerdo con los intervalos fijados para los cambios de
rutina.
- Actividad: Nivel de actividad física.
Encamado: Paciente constantemente
encamado/a.
En silla: Paciente que no puede andar o
con deambulación muy limitada. No puede sostener su propio
peso y/o necesita ayuda para pasar a una silla o a su silla de
ruedas.
Deambula ocasionalmente: Deambula
ocasionalmente, con o sin ayuda, durante el día pero para
distancias muy cortas. Pasa la mayor parte de las horas diurnas
en la cama o silla de ruedas.
Deambula frecuentemente: Deambula fuera de
la habitación al menos dos veces al día y dentro de
la habitación al menos dos horas durante las horas de
paseo.
Movilidad: Capacidad para cambiar y controlar la
posición del cuerpo.
Completamente inmóvil: Sin ayuda no
puede realizar ningún cambio de la posición del
cuerpo o de alguna extremidad.
Muy limitada: Ocasionalmente
efectúa ligeros cambios en la posición del cuerpo o
de las extremidades, pero no es capaz de hacer cambios frecuentes
o significativos por sí solo/a.
Levemente limitado: Efectúa con
frecuencia ligeros cambios en la posición del cuerpo o de
las extremidades por si solo/a.
Sin limitaciones: Efectúa
frecuentemente importantes cambios de posición sin
ayuda.
- Nutrición: Patrón usual
de ingesta de alimentos.
Completamente inadecuada: Nunca ingiere
una comida completa. Raramente toma más de un tercio de
cualquier alimento que se le ofrezca. Diariamente come dos
servicios o
menos con aporte proteico (carne o productos lácteos).
Bebe pocos líquidos. No toma suplementos dietéticos
líquidos o está en ayunas y/o en dieta
líquida o sueros más de cinco
días.
Probablemente inadecuada: Raramente come
una comida completa y generalmente come sólo la mitad de
los alimentos que se le ofrecen. La ingesta proteica incluye solo
tres servicios de carne o productos lácteos por
día. Ocasionalmente toma un suplemento dietético o
recibe menos que la cantidad óptima de una dieta
líquida o por sonda de gastrostomía o naso
gástrica.
Adecuada: Toma más de la mitad de
la mayoría de las comidas. Come un total de cuatro
servicios al día en proteínas
(carne o productos lácteos). Ocasionalmente puede rehusar
una comida o tomará un suplemento dietético si se
le ofrece, o recibe nutrición por sonda naso
gástrica o por vía parenteral
(gastrostomía), cubriendo la mayoría de sus
necesidades nutricionales.
Excelente: Ingiere la mayor parte de cada
comida. Nuca rehúsa una comida. Habitualmente come un
total de 4 o más servicios de carne y/o productos
lácteos. Ocasionalmente como entre horas. No requiere de
suplementos dietéticos.
Roce y peligro de lesiones:
Presente: Requiere de moderada y
máxima asistencia para ser movido. Es imposible levantarlo
completamente sin que se produzca un deslizamiento entre las
sábanas, frecuentemente se desliza hacia abajo en la cama
o silla, requiriendo de frecuentes reposicionamientos con
máxima ayuda. La existencia de espasticidad, contracturas
o agitación, producen un roce casi diario.
Potencialmente presente: Se mueve muy
débilmente o requiere de mínima asistencia durante
los movimientos, la piel probablemente roza contra parte de las
sábanas, silla, sistemas de sujeción u otros
objetos, la mayor parte del tiempo mantiene relativamente una
buena posición en la silla o en la cama, aunque en
ocasiones puede resbalar hacia abajo.
Ausente: Se mueve en la cama y en la silla
con independencia
y tiene suficiente fuerza muscular para levantarse completamente
cuando se mueve. En todo momento mantiene una buena
posición en la cama o silla.
PREVENCIÓN DE LAS ULCERAS POR
PRESIÓN
Prevención de las UPP: (REFERENCIA
NIC
3540).
Definición: prevención de la
formación de úlceras por presión en un
paciente con alto riesgo de desarrollarlas.
Actividades:
- Utilizar la escala de BRADEN para valorar el
riesgo - Valorar el estado de la piel al ingreso y
coincidiendo con el aseo diario, haciendo especial
hincapié en las prominencias óseas. - Vigilar estrechamente cualquier zona
enrojecida. - Eliminar la humedad excesiva en la piel causada por
la transpiración, el drenaje de heridas y la
incontinencia fecal o urinaria. - Aplicar barreras de protección para eliminar
el exceso de humedad si procede. - Cambios posturales cada 2 ó 3 horas durante el
día y cada 4 horas durante la noche - Registro del programa de cambios posturales en la
historia del
paciente - Fomentar los ejercicios pasivos si
procede. - Evitar dar masajes en los puntos de presión
enrojecidos. - Colocar al paciente en posición
ayudándose con almohadas para elevar los puntos de
presión encima del colchón - Mantener la ropa de la cama limpia, seca y sin
arrugas. - Evitar mecanismos de tipo flotadores, bolsas de agua
o cualquiera que de comodidad y suavidad para la zona
sacra - Hidratar la piel seca intacta, con cremas o
aceites. - Vigilar las fuentes de presión y
fricción - Aplicar protectores (apósitos) para zonas de
riesgo. - Asegurar una nutrición adecuada, especialmente
proteínas, vitaminas B
y C, hierro y
calorías por medio de suplementos si es
preciso. - Instruir al cuidador acerca de los signos de
pérdida de la integridad de la piel.
VIGILANCIA DE LA PIEL: (REFERENCIA NIC
3590).
Definición: Recogida y análisis de datos del
paciente con el propósito de mantener la integridad de la
piel y de las membranas mucosas.
Actividades:
- Observar su color, calor, pulsos, textura y si hay
inflamación, edema y ulceraciones en las
extremidades
CUIDADOS DE LA PIEL:(REFERENCIA NIC
3584).
Definición: Aplicación de
sustancias tópicas o manipulación de dispositivos
para promover la integridad de la piel y minimizar la
pérdida de la solución de continuidad.
Actividades:
- Evitar el uso de ropa de cama de textura
áspera - Vestir al paciente con ropas no
restrictivas - Aplicar lubricante para hidratar fosas nasales si
presencia de catéter - Aplicar los pañales sin comprimir
- Hidratar la piel seca intacta (con cremas o aceites
hidratantes). - Mantener humedad en las incubadoras entre el 60 –
70%.
APOYO AL CUIDADOR PRINCIPAL: (REFERENCIA NIC
7040).
Definición: suministro de la necesaria
información, recomendación y apoyo
para facilitar los cuidados primarios al paciente por parte de
una persona distinta del profesional de cuidados
sanitarios.
Actividades:
- Determinar el nivel de conocimientos del
cuidador. - Determinar la aceptación del cuidador de su
papel. - Proporcionar conocimientos
básicos: - Enseñar a mantener la piel limpia, seca e
hidratada. - Enseñar cómo y cuando cambiar los
pañales húmedos. - Explicar la necesidad de una nutrición
adecuada: proteínas, vitaminas B y C, hierro,
calorías y agua - Explicar como se mantiene la posición
anatómica correcta. - Instruir como hacer los cambios posturales y la
necesidad de pautarlos. El cambio postural favorece la
circulación, proporciona bienestar al evitar la
presión prolongada y previene contracturas. Las
posiciones corporales recomendables son:
- Posición de decúbito supino: se
protegerá occipital, omóplatos, codos, sacro
y coxis, talones. 

- Posición de decúbito prono: se
protegerá frente, ojos, orejas, pómulos,
pectorales, genitales masculinos, rodillas y
dedos.
- Posición de decúbito lateral: se
protegerá orejas, escápulas, costillas,
crestas iliacas, trocánteres, gemelos, tibias y
maléolos. - Posición sentada: se protegerá
omóplatos, sacro y tuberosidades isquiáticas.
En esta posición hay que realizar cambios posturales
cada hora.

- Animar al cuidador a que asuma su
responsabilidad, si es el caso - Controlar los problemas de interacción de la familia en
relación con los cuidados del paciente - Proporcionar ayuda sanitaria de seguimiento al
cuidador mediante llamadas por teléfono y/o cuidados de
enfermería comunitarios. - Informar al cuidador sobre recursos de cuidados
sanitarios y comunitarios (centros de salud,
etc.).
DEFINICIÓN DE OBJETIVOS, METAS Y
ESTRATEGIASObjetivos:
Proporcionar lineamientos, para la detección,
prevención y tratamiento en la intervención
inmediata y a largo plazo en las ulceras por presión
de los pacientes de la "Fundación Hospital De La
Misericordia".Conseguir la máxima implicación del
paciente y la familia en la planificación y
ejecución de los cuidados, haciendo énfasis en
medidas de prevención.Evaluar constantemente la práctica
asistencial para mejorar y crecer con calidad y
eficiencia
como profesionales y personas.Meta:
- Disminuir los factores de riesgo directos o
indirectos que incidan sobre la formación de la UPP,
en los pacientes de la "Fundación Hospital de la
Misericordia". - Mejorar la comodidad del paciente que presente
UPP y acompañarlo en su proceso hasta que sane
completamente.
Estrategia:
- Vigilar, prevenir, valorar e intervenir ante la
presencia de ulceras por presión; siguiendo su
evolución, según sea su
clasificación.
RECURSOS DISPONIBLES Y
RESPONSABILIDADES.Enfermería:
Protocolos del Manejo del Programa Cuidado Integral
del Niño y del Adolescente con Heridas, Estomas e
Incontinencias en la Fundación Hospital la
MisericordiaPROCESO
DEFINICIÓN DE MECANISMOS
OPERATIVOSEl proceso interdisciplinario: Como es conocido el
tratamiento de las heridas en este caso ulceras por
presión no solo depende del manejo que el profesional
de enfermería realiza, sino que debe tener un
acompañamiento por parte del resto del equipo de
salud. El equipo de salud se compone por:- Profesional de enfermería que encabeza el
programa Cuidado Integral del Niño y del Adolescente
con Heridas, Estomas e Incontinencias en la
"Fundación Hospital la Misericordia". - Cuidador primario. (Generalmente mamá o
papá del paciente, o en su defecto acudiente
autorizado).
- Equipo medico debe constatar que el proceso de
cicatrización no conlleve ninguna infección
Nosocomial. - Profesional de enfermería encargado del
cuidado al paciente en el respectivo servicio. - Auxiliares de enfermería.
- Profesional en Psicología. (si es
necesario). - Trabajadora social. (si es necesario:
niños en condiciones de maltrato, huérfanos u
otros).
Material De Trabajo
Valoración:
- Hoja de registro para UPP.
- Lapicero negro y marcador de tinta
indeleble. - Regla milimetrada para valoración del
tamaño de UPP. - En caso de seguimiento investigativo
cámara fotográfica.
Prevención e higiene:
- Jabón quirúrgico
- Productos hidratantes (cremas y/o
aceites). - Elementos de alivio de presión: cojines,
almohadas, colchón de aire
alternante… - Ácidos grasos híper
oxigenados - Apósitos que favorezcan la
protección en zonas de fricción o
roce.
Tratamiento:
- Equipo de pequeña cirugía: Pinzas
de disección dentadas, mango de bisturí, hoja
de bisturí y tijeras. - Solución salina fisiológica. (SSN
0.9%). - Jabón quirúrgico
- Guantes, compresas y gasas
estériles. - Vendas.
- Cremas protectoras: vaselina, u otras que
contengan óxido de zinc. - Ácidos grasos híper
oxigenados. - Gel de lidocaína 2%.
- Debridante enzimático:
colagenasa - Debridante autolítico:
Hidrogel - Apósitos basados en el principio de medio
húmedo:
- Hidrocoloides/hidroreguladores
- Hidrofibra
- Alginatos
- Carbón activado (con plata)
- Hidropoliméricos
- Hidrocelulares
- Espumas de absorbentes.
Materiales para cultivo
6
- Jeringa y agujas
- Gasas y guantes estériles
- Antiséptico local
- Hisopo con vial de transporte
DEFINICIÓN DE ACCIONES
TÉCNICAS- Colocar al paciente en la posición
adecuada. - Realizar el procedimiento en condiciones de
asepsia. - Retirar apósito mediante una
técnica no agresiva. - Identificar las características de la
úlcera, incluyendo tamaño (ancho, longitud, y
profundidad), estadío (I al IV), recidiva,
antigüedad, dolor, tejido necrótico,
exudación, granulación y
epitelización. - Observar si hay signos y síntomas de
infección en la úlcera. - Limpieza de la lesión con solución
salina mediante presión de lavado efectiva para el
arrastre. - Controlar el color, la temperatura, el edema, la
humedad y la apariencia de la piel
Perilesional. - Limpiar la piel alrededor de la úlcera con
jabón suave y SSN. - En caso de esfacelos y/o tejido necrótico
es necesario desbridar. De la manera mas adecuada
según lo defina el profesional de
enfermería. - Ante la presencia de signos de
infección local deberá intensificarse
la limpieza y el desbridamiento (si es necesario),
realizando valoración cada 12/24 horas. No se
realizará nunca un tratamiento
oclusivo. - Secado sin arrastre. (en etapa Granulante no
secar). - Para evitar que se formen abscesos o se "cierre
en falso" la lesión, será necesario rellenar
parcialmente (entre la mitad y las tres cuartas partes),
las cavidades y tunelizaciones con productos basados en el
principio del tratamiento húmedo. - En caso de uso de apósito, este debe
sobrepasar en 2,5 – 4 cm. el borde de la
úlcera. - Aplicar un apósito adhesivo permeable a la
úlcera según corresponda. - En caso de localizaciones sacras pueden fijarse
los bordes del apósito con esparadrapo
transpirable. - El cambio de apósito se realizará
según este protocolo, salvo que se arrugue o que el
exudado supere los bordes peri ulcérales, o exista
otra necesidad justificada, por un profesional de
enfermería capacitado para tomar la
decisión. - Aplicar vendajes si está
indicado. - Evitar en los cambios posturales la
presión sobre zonas ulceradas. - Vigilar el estado nutricional.
- Dar indicaciones al paciente y la familia para el
manejo.
MATRIZ MANEJO ULCERAS POR
PRESIÓN:Hidratar con crema o
aceites hidratantes.Cubrir con apósito Hidrocoloide
para proteger el área.Educar al paciente (si es
posible), cuidador primario y al enfermero de piso sobre:- las ulceras por presión
1 - Cambios de posición
- cuidados intra y extra hospitalarios.
- Signos de infección.
- Factores de riesgo
UPP Grado I
UPP Grado II
UPP Grado III
UPP Grado IV
Valorar
Valorar
Valorar
Valorar
- Identificar
- Zonas afectadas.
- Redes de apoyo (cuidador
primario) - Factores protectores
- Factores de riesgo
- Situación
patológica
- Identificar
- Zonas afectadas.
- Redes de apoyo (cuidador
primario) - Factores protectores
- Factores de riesgo.
- Situación
patológica
- Identificar
- Zonas afectadas.
- Redes de apoyo (cuidador
primario) - Factores protectores
- Factores de riesgo
- Situación
patológica
- Identificar
- Zonas afectadas.
- Redes de apoyo (cuidador
primario) - Factores protectores
- Factores de riesgo Situación
patológica
Actividades:
- Hidratar con crema o aceites
hidratantes. - Cubrir con apósito Hidrocoloide (si
es necesario1) - Educar al paciente (si es posible),
cuidador primario y al enfermero de piso
sobre: - las ulceras por presión
2 - Cambios de posición
- cuidados intra y extra
hospitalarios. - Signos de infección.
- Factores de riesgo
- las ulceras por presión
Actividades:
- limpiar con SSN 0.9% (temperatura
corporal). Si es necesario.
Actividades:
- limpiar con SSN 0.9% (temperatura corporal)
y dedo enguantado1. - En caso de presentar bastante
secreción pero no infección colocar un
apósito absorbente. (espumas de
poliuretano) - En caso de desbridamiento realizarlo y
volver a limpiar con SSN 0.9%.
- Cubrir con apósito Hidrocoloide para
proteger y recuperar el área por medio
húmedo. - Realizar cambios de posición y dejar
esquema para que sean realizados (si la
condición del paciente lo
permite). - Realizar masajes con aceites o cremas
hidratantes. - Valorar otras áreas
promintes. - Educar al paciente (si es posible),
cuidador primario y al enfermero de piso
sobre:
- las ulceras por presión
- Cambios de posición
- cuidados intra y extra
hospitalarios. - Signos de infección.
- Factores de riesgo
- Hidratar con crema o aceites hidratantes la
piel periulceral. (para prevenir posibles
maceraciones o complicaciones)
Actividades:
- limpiar con bastante SSN 0.9%, a
presión, (temperatura corporal) y dedo
enguantado. - En caso de presentar bastante
secreción pero no infección colocar
un apósito absorbente. (espumas de
poliuretano) - En caso de desbridamiento realizarlo y
volver a limpiar con SSN 0.9%.
- Cubrir con apósito Hidrocoloide para
proteger y recuperar el área por medio
húmedo. - Educar al paciente (si es posible),
cuidador primario y al enfermero de piso
sobre: - las ulceras por presión
1 - Cambios de posición
- cuidados intra y extra
hospitalarios. - Signos de infección.
- Hidratar con crema o aceites
hidratantes la piel periulceral. (para
prevenir posibles maceraciones o
complicaciones)
- Hidratar con crema o aceites
- Factores de riesgo
- las ulceras por presión
Vigilar estado, signos de infección,
cambios de posición, hidratación de la
piel, evolución.Vigilar estado, signos de infección,
cambios de posición, hidratación de la
piel, evolución.Vigilar estado, signos de infección,
cambios de posición, hidratación de la
piel, evolución.Vigilar estado, signos de infección,
cambios de posición, hidratación de la
piel, evolución.En caso infección manejar de acuerdo al
flujo grama de heridas infectadasEn caso infección manejar de acuerdo al
flujo grama de heridas infectadasSi es necesario hacer desbridamiento, hacerlo
según criterio profesional y según el
anexo de desbridamiento de este protocolo.Si es necesario hacer desbridamiento, hacerlo
según criterio profesional y según el
anexo de desbridamiento de este protocolo.UPP grado I
1 Se hará en casos donde el
paciente no pueda moverse por su situación
patológica, no tenga cuidador primario y su estado
mental no sea el adecuado, otros donde el enfermero considere
necesario.2 Definición, causas,
consecuencias, tratamiento, prevención,
responsabilidades.UPP grado II
1 Definición, causas,
consecuencias, tratamiento, prevención,
responsabilidades.UPP grado III
1La técnica con dedo enguantado se
utiliza para no realizar desbridamiento por acción
iatrogénica, cuando la herida presenta o esta en
condiciones favorables.FLUJOGRAMA DE MANEJO DE ULCERAR POR
PRESIÓNA continuación se presenta los flujogramas
donde se grafica el manejo de un ulcera por presión
grado I – II – III -IVFlujograma manejo de Ulceras Por
Presión
Flujograma manejo de UPP Grado I

Flujograma manejo de UPP Grado II

Flujograma Manejo UPP grado III

Flujograma Manejo de UPP grado IV

EVALUACIÓN
EVALUACIÓN DEL
IMPACTOIndicador:
- La incidencia de las UPP disminuirá
significativamente en la "Fundación Hospital De La
Misericordia".
EVALUACIÓN DEL FUNCIONAMIENTO DEL
SISTEMAIndicador
- Se ha aplicado la escala Braden
- Se ha registrado la valoración
- Se ha registrado la evolución de la
UPP.
Se realizará así mismo la
evaluación mediante observación directa, la
cual quedara en el registro, considerándose los
siguientes requisitos:- Piel hidratada.
- No se realiza cura oclusiva en caso de
infección. - Cambios de postura.
NOTA: Todos los aspectos descritos
anteriormente serán evaluados mediante revisión
de las incidencias recogidas en el soporte papel. (Registro
de enfermería) la cual debe estar en la historia
clínica del pacienteBIBLIOGRAFÍA
- CADIME, tratamiento local de ulceras por
presión, boletín terapéutico anda
luz,
escuela
andaluza de salud
publica; año 2000, vol. 16 Nº 5 (disponible
en ,
consultada el 10/05/2007) - Escala De BRADEN, Valores De Riesgo De
Presentar Ulceras Por Presión; revista
ROL de enfermería, año 1997, 224: Pág.
23- 30 - GUYTON, Arthur C/MAY, Jhon E, TRATADO DE
FISIOLOGÍA MÉDICA, Décima Edición, Mc Graw Hill Interamericana,
México, D.F, 2001 - Mosby Year Book, Diccionario de Medicina, EDITORIAL OCEANO;2003 Código documento: 1194611( Disponible
Base De
Datos Ocenet Salud). - NAVARRETE Franco. Gisela Histología de la piel .MG Revista
Facultad de Medicina. Universidad Nacional Autónoma de
México Vol.46 No.4 Julio-Agosto, 2003 - North American Nursing Diagnosis Association.
NANDA. Diagnósticos Enfermeros: Definiciones y
Clasificación 2002-2004. Madrid:
Harcourt S.A. - Logroño, Grupo Nacional para el Estudio y
Asesoramiento en Ulceras por Presión y Heridas
Crónicas (GNEAUPP). Directrices Generales sobre
Prevención de las Úlceras por
Presión. España. 2003 - Loyola University Dermatology Medical Education.
Jason R. Swanson and Jeffrey L. Melton, M.D. Anatomy and
Histology of Normal Skin - Jesús García Ruiz Rozas, Ulceras
Por Presión, Guías clínicas,
año 2004, vol. 4, Nº 7 (Disponible en
fisterra.com, 07-07-2007 10:30am) - José Luís Blanco,
Definición y clasificación de las ulceras
por presión, unidad de lesionados medulares,
Hospitals Vall Hebron, revista el El PEU 2003; vol. 23
Nº(4): Pág.194-198 Barcelona España,
(Disponible Base de Datos Ocenet salud) - José María Recalde Manrrique,
Tratamiento Local De Ulceras Por Presión,
Escuela Andaluza De Salud Publica; Boletín
Terapéutico Anda Luz. AÑO 2000; VOL.16 NUMERO
5, PAGINAS DE 17 – 20 - Juan E Blumel M, Validez De La Escala De
Braden Para Predecir Ulceras Por Presión En Población Femenina, Universidad
De Chile; Revista médica de chile, vol
13 - 2 Nº 5; mayo 2004, ISSN
0034-9887 - JORGE, Sílvia Angelica,. Abordagem
Multipprofisionaldo tratamento de Feridas. Editora Atheneu.
Sao Paulo Brasil.
2005 - VALER Tito Victoria; TRUJILLO Repetto Fernan;
Heridas y Cicatrización
http://sisbib.unmsm.edu.pe/bibvirtual/libros/Medicina/cirugia/Tomo_I/Cap_01_Heridas%20y%20Cicatrizaci%C3%B3n.htm
Autores
Ewar Fernando Díaz Castro
Álvaro Alexander Muñoz
PovedaVictor Iván Romero Neto
Asesora:
Sandra Guerrero Gamboa
Docente Enfermería de la
NiñezFundación Hospital La Misericordia
Universidad Nacional de Colombia
Facultad de Enfermería
Enfermería de la Niñez
- Enseñar a mantener la piel limpia, seca e
 Página anterior Página anterior |   Volver al principio del trabajo Volver al principio del trabajo | Página siguiente  |









